Oksygen er et av elementene som opprettholder livet
Mitokondrier er det viktigste stedet for biologisk oksidasjon i kroppen. Hvis vevet er hypoksisk, kan ikke mitokondrienes oksidative fosforyleringsprosess foregå normalt. Som et resultat svekkes omdannelsen av ADP til ATP, og det tilføres ikke nok energi til å opprettholde normal utvikling av ulike fysiologiske funksjoner.
Oksygenforsyning i vevet
Arterielt oksygeninnhold i blodetCaO2=1,39*Hb*SaO2+0,003*PaO2(mmHg)
Oksygentransportkapasitet DO2=CO*CaO2
Tidsgrensen for at normale mennesker skal tolerere pustestans
Mens du puster luft: 3,5 min
Ved innånding av 40 % oksygen: 5,0 min
Ved innånding av 100 % oksygen: 11 min
Lungegassutveksling
Oksygenpartialtrykk i luft (PiO2): 21,2 kpa (159 mmHg)
Oksygenpartialtrykk i lungeceller (PaO2): 13,0 kpa (97,5 mmHg)
Blandet venøst partialtrykk av oksygen (PvO2): 5,3 kpa (39,75 mmHg)
Ekvilibrert pulsoksygentrykk (PaO2): 12,7 kpa (95,25 mmHg)
Årsaker til hypoksemi eller oksygenmangel
- Alveolær hypoventilasjon (A)
- Ventilasjon/perfusjon (VA/Qc) Disproporsjonalitet (a)
- Redusert dispersjon (Aa)
- Økt blodstrøm fra høyre til venstre shunt (økt Qs/Qt)
- Atmosfærisk hypoksi (I)
- Kongestiv hypoksi
- Anemisk hypoksi
- Toksisk hypoksi i vevet
Fysiologiske grenser
Det er en generell oppfatning at PaO2 er 4,8 kPa (36 mmHg) som er menneskekroppens overlevelsesgrense.
Farene ved hypoksi
- Hjerne: Irreversibel skade vil oppstå hvis oksygentilførselen stoppes i 4–5 minutter.
- Hjerte: Hjertet bruker mer oksygen enn hjernen og er det mest følsomme
- Sentralnervesystemet: Sensitivt, dårlig tolerert
- Pust: Lungeødem, bronkospasme, cor pulmonale
- Lever, nyre, annet: Syreutskiftning, hyperkalemi, økt blodvolum
Tegn og symptomer på akutt hypoksi
- Luftveiene: Pustevansker, lungeødem
- Kardiovaskulært: Palpitasjoner, arytmi, angina, vasodilatasjon, sjokk
- Sentralnervesystemet: Eufori, hodepine, tretthet, svekket dømmekraft, upresis atferd, treghet, rastløshet, netthinneblødning, kramper, koma.
- Muskelnerver: Svakhet, tremor, hyperrefleksi, ataksi
- Metabolisme: Vann- og natriumretensjon, acidose
Grad av hypoksemi
Mild: Ingen cyanose PaO2 > 6,67 kPa (50 mmHg); SaO2 < 90 %
Moderat: Cyanotisk PaO2 4–6,67 kPa (30–50 mmHg); SaO2 60–80 %
Alvorlig: Markert cyanose PaO2 <4 kPa (30 mmHg); SaO2 <60 %
PvO2 Blandet venøst oksygenpartialtrykk
PvO2 kan representere gjennomsnittlig PO2 for hvert vev og tjene som en indikator på vevshypoksi.
Normalverdi for PVO2: 39 ± 3,4 mmHg.
<35 mmHg vevshypoksi.
For å måle PVO2 må det tas blod fra lungearterien eller høyre atrium.
Indikasjoner for oksygenbehandling
Termo Ishihara foreslår PaO2=8Kp(60mmHg)
PaO2 <8 kp, mellom 6,67–7,32 kp (50–55 mmHg). Indikasjoner for langvarig oksygenbehandling.
PaO2=7,3 kPa (55 mmHg) Oksygenbehandling er nødvendig
Retningslinjer for akutt oksygenbehandling
Akseptable indikasjoner:
- Akutt hypoksemi (PaO2 <60 mmHg; SaO <90 %)
- Hjerteslag og pustestopp
- Hypotensjon (systolisk blodtrykk <90 mmHg)
- Lav hjerteminuttvolum og metabolsk acidose (HCO3 <18 mmol/L)
- Pustevansker (R>24/min)
- CO-forgiftning
Respirasjonssvikt og oksygenbehandling
Akutt respirasjonssvikt: ukontrollert oksygeninnånding
ARDS: Bruk pip, vær forsiktig med oksygenforgiftning
CO-forgiftning: hyperbarisk oksygen
Kronisk respirasjonssvikt: kontrollert oksygenbehandling
Tre hovedprinsipper for kontrollert oksygenbehandling:
- I den tidlige fasen av oksygeninhalasjon (første uke), oksygeninhalasjonskonsentrasjon <35 %
- I den tidlige fasen av oksygenbehandling, kontinuerlig inhalasjon i 24 timer
- Behandlingsvarighet: >3–4 uker → Periodisk oksygeninhalasjon (12–18 t/d) * et halvt år
→Hjemmeoksygenbehandling
Endring av mønstre av PaO2 og PaCO2 under oksygenbehandling
Økningsintervallet i PaCO2 i løpet av de første 1 til 3 dagene med oksygenbehandling er en svak positiv korrelasjon av PaO2-endringsverdi * 0,3–0,7.
PaCO2 under CO2-anestesi er rundt 9,3 kPa (70 mmHg).
Øk PaO2 til 7,33 kPa (55 mmHg) innen 2–3 timer etter oksygeninhalasjon.
Mellomlang sikt (7–21 dager); PaCO2 synker raskt, og PaO2↑ viser en sterk negativ korrelasjon.
I den senere perioden (dag 22–28) er PaO2↑ ikke signifikant, og PaCO2 synker ytterligere.
Evaluering av effekter av oksygenbehandling
PaO2-PaCO2: 5,3–8 kPa (40–60 mmHg)
Effekten er bemerkelsesverdig: Forskjell > 2,67 kPa (20 mmHg)
Tilfredsstillende kurativ effekt: Forskjellen er 2–2,26 kPa (15–20 mmHg)
Dårlig effekt: Forskjell <2 kPa (16 mmHg)
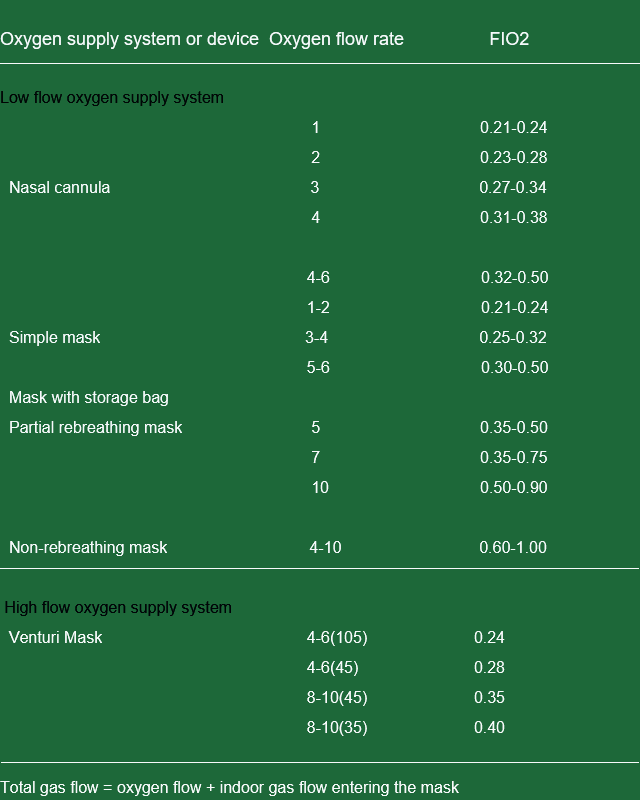
Overvåking og håndtering av oksygenbehandling
- Observer blodgass, bevissthet, energi, cyanose, respirasjon, hjertefrekvens, blodtrykk og hoste.
- Oksygen må fuktes og varmes opp.
- Sjekk katetre og neseobstruksjoner før du inhalerer oksygen.
- Etter to oksygeninhalasjoner bør oksygeninhalasjonsverktøyene skrubbes og desinfiseres.
- Sjekk oksygenstrømningsmåleren regelmessig, desinfiser fuktighetsflasken og bytt vann hver dag. Væskenivået er omtrent 10 cm.
- Det er best å ha en fuktighetsflaske og holde vanntemperaturen på 70–80 grader.
Fordeler og ulemper
Nesekanyle og tett nese
- Fordeler: enkel, praktisk; påvirker ikke pasienter, hoste, spising.
- Ulemper: Konsentrasjonen er ikke konstant, påvirkes lett av pusting; slimhinneirritasjon.
Maske
- Fordeler: Konsentrasjonen er relativt fast og det er lite stimulering.
- Ulemper: Det påvirker oppspytt og spising til en viss grad.
Indikasjoner for oksygenabstinens
- Føler meg bevisst og føler meg bedre
- Cyanose forsvinner
- PaO2 > 8 kPa (60 mmHg), PaO2 synker ikke 3 dager etter oksygenuttak
- Paco2 <6,67 kPa (50 mmHg)
- Pusten er jevnere
- HR synker, arytmien bedres og blodtrykket blir normalt. Før oksygeninntak må oksygeninhalasjonen avbrytes (12–18 timer/dag) i 7–8 dager for å observere endringer i blodgasser.
Indikasjoner for langvarig oksygenbehandling
- PaO2 < 7,32 kPa (55 mmHg)/PvO2 < 4,66 kPa (55 mmHg), tilstanden er stabil, og blodgass, vekt og FEV1 har ikke endret seg mye i løpet av tre uker.
- Kronisk bronkitt og emfysem med FEV2 mindre enn 1,2 liter
- Nattlig hypoksemi eller søvnapnésyndrom
- Personer med treningsindusert hypoksemi eller KOLS i remisjon som ønsker å reise korte avstander
Langvarig oksygenbehandling innebærer kontinuerlig oksygeninhalasjon i seks måneder til tre år
Bivirkninger og forebygging av oksygenbehandling
- Oksygenforgiftning: Maksimal trygg konsentrasjon av oksygeninnånding er 40 %. Oksygenforgiftning kan oppstå etter at konsentrasjonen overstiger 50 % i 48 timer. Forebygging: Unngå innånding av oksygen med høy konsentrasjon over lengre tid.
- Atelektase: Forebygging: Kontroller oksygenkonsentrasjonen, oppmuntre til hyppigere snuing, endre kroppsstilling og fremme utskillelse av slim.
- Tørre luftveissekreter: Forebygging: Styrk befuktingen av den inhalerte gassen og utfør regelmessig aerosolinhalasjon.
- Hyperplasi av fibrøst vev i bakre linse: sees kun hos nyfødte, spesielt premature spedbarn. Forebygging: Hold oksygenkonsentrasjonen under 40 % og kontroller PaO2 på 13,3–16,3 kPa.
- Respirasjonsdepresjon: sett hos pasienter med hypoksemi og CO2-retensjon etter innånding av høye oksygenkonsentrasjoner. Forebygging: Kontinuerlig oksygenering ved lav flow.
Oksygenforgiftning
Konsept: Den toksiske effekten på vevsceller forårsaket av innånding av oksygen ved 0,5 atmosfæres trykk kalles oksygenforgiftning.
Forekomsten av oksygenforgiftning avhenger av partialtrykket til oksygen snarere enn oksygenkonsentrasjonen
Type oksygenforgiftning
Pulmonal oksygenforgiftning
Årsak: Inhaler oksygen ved omtrent én atmosfæres trykk i 8 timer
Kliniske manifestasjoner: retrosternal smerte, hoste, dyspné, redusert vitalkapasitet og redusert PaO2. Lungene viser inflammatoriske lesjoner, med inflammatorisk celleinfiltrasjon, kongessjon, ødem og atelektase.
Forebygging og behandling: kontroller konsentrasjonen og tidspunktet for oksygeninnånding
Cerebral oksygenforgiftning
Årsak: Innånding av oksygen over 2–3 atmosfærer
Kliniske manifestasjoner: syns- og hørselshemming, kvalme, kramper, besvimelse og andre nevrologiske symptomer. I alvorlige tilfeller kan koma og død forekomme.
Publisert: 12. desember 2024
